患者,女,47歲,因外院體檢B超發現膀胱內高回聲1個月,偶有肉眼血尿伴下尿路刺激癥狀于2015年7月人院,行CTU示膀胱右側壁近膀胱頸口可見突向腔內大小約0.48cm x 0.88 cm結節影,平掃相應層面CT值約34HU,腔內面呈凹凸不平改變,漿膜面邊緣毛糙,境界尚清,其周脂肪問隙密度稍增高,病灶未累及右側輸尿管開口。雙側腎盂、腎盞、輸尿管未見擴張及異常密度影。雙腎灌注及排泌功能正常,腹膜后未見明顯腫大的淋巴結影。
術前診斷:膀胱腫瘤。患者于局麻下行膀胱鏡檢查+活檢術,術中見膀胱三角區黏膜光整,雙側輸尿管開口清晰,噴尿清,未見噴血,膀胱頸口11點處見一枚直徑約25px菜花狀新生物,表面粗糙帶蒂,蒂短且寬,取活檢,病理回報:膀胱惡性潛能未定的尿路上皮混合性乳頭狀腫瘤,以內翻性乳頭狀成分為主,含有部分外生性乳頭。
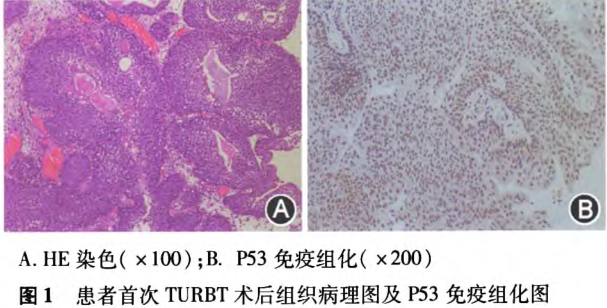
在全麻下行經尿道膀胱腫瘤切除術(TURBT),見膀胱頸口11點處有新生物,距新生物基底部25px切除新生物,深達肌層,沖洗膀胱,吸凈組織碎塊,徹底止血,留置F22三腔導尿管,組織病理(圖1A)報吉為腺性膀胱炎伴低度惡性潛能乳頭狀尿路上皮腫瘤。術后囑患者去復旦大學附屬腫瘤醫院會診,病理診斷為旺熾型囊性-腺性膀胱炎,免疫組織化學檢查尿路上皮P53弱陽性(圖1B)、Ki-67<1%陽性、細胞角蛋白CK20陰性。熒光原位雜交(FISH)法檢測CEP3、7、17和9p21位點異常。術后予積極抗炎治療,于2015年10月來我院隨診再次全麻下行膀胱鏡檢查+TURBT術,術中見雙側輸尿管開口清晰,膀胱頸151黏膜光整,原手術部位未出現復發及癌變。膀胱三角區黏膜呈苔蘚樣變、色白,取活檢送病理回報膀胱黏膜輕度慢性炎癥,移行上皮鱗狀化生伴不規則增生。
討論
囊性-腺性膀胱炎(Cystitis cysticaet glandularis,CCEG)是一類由感染、梗阻、結石等慢性炎癥刺激引起的膀胱黏膜增殖性病變。其發病機制尚不清楚,長期存在的慢性刺激可引起膀胱移行上皮細胞團呈巢狀深入黏膜下層,形成von Brunn巢。隨著反應性刺激的持續存在或增強,細胞巢內可出現間隙,內腔覆蓋多層柱狀上皮形成腺狀增生稱為腺性膀胱炎,形成囊腫間隙并伴有粉紅液體者稱為囊性膀胱炎。目前學界建議將CCEG作為癌前病變,結合臨床情況,根據其病理組織學特征、病變范圍和增生狀況進行綜合診治,其中以彌漫性病變,特別是呈旺熾型或異型增生并伴有腸上皮型或前列腺上皮型化生者,發生癌變的概率更高。腸上皮型較為罕見,嚴重者診斷為旺熾型囊性-腺性膀胱炎,該亞型病變本質為良性,通常多發呈大濾泡狀并廣泛分布于以三角區為中心的膀胱各壁。本病例為單發,新生物位于膀胱頸口11點處且膀胱三角區黏膜光整。因其可形成腫瘤樣外觀,故應注意與浸潤性腺樣癌巢、尿路上皮癌、膀胱腺癌、Mullerian源腺性增生性病變、中腎樣化生等疾病相鑒別。腸上皮型與長期慢性炎癥刺激高度相關,尤其多見于神經源性膀胱長期留置尿管者,長期慢性炎癥刺激使膀胱黏膜處于臨界癌變階段,臨床上推薦行多部位/多次活檢和TURBT術,切除范圍應超過病變部位25px,深度達黏膜下層,術后膀胱鏡定期隨診觀察以防止癌變的發生。
有關炎癥-黏膜增殖性病變-腸上皮化生-腺癌的關系目前已逐漸在學界達成共識。炎癥是這類膀胱黏膜增殖性病變,甚至是發生腺癌的初始致病因素。多數診斷為CCEG的患者均有較為嚴重的下尿路刺激癥狀如尿頻、尿急甚至尿痛的臨床表現,這類患者多伴有某些膀胱炎癥性疾病。明確診斷為CCEG的患者(尤其是腸上皮型),TURBT術后需要仔細尋找膀胱炎癥的病因并進行積極抗炎治療,有隨機對照研究結果顯示,針對炎癥的治療能夠有效防止CCEG的復發。
對于病理診斷為CCEG的患者,建議進一步行免疫組織化學和FISH法檢測腫瘤相關標志物,包括尿路上皮P53、Ki-67、細胞角蛋白CK20等。P53基因突變及蛋白異常表達可見于多種惡性腫瘤組織,其在腸上皮型CCEG和膀胱移行細胞癌的發生、發展過程中都起重要作用。Ki-67是一種核增殖相關抗原,在多種腫瘤組織中高表達。研究表明P53和Ki-67在腫瘤發生發展過程中存在一定的關聯性,這可能與突變型P53的激活或促進Ki-67表達有關。上述檢查可以在分子生物學層面對CCEG的病因、分型和轉歸開展更為深入的研究。
通過相關文獻復習,我們認為病理明確診斷-TURBT術-尋找膀胱炎癥病因積極抗炎治療-術后定期膀胱鏡隨診,這些是目前CCEG診治的最佳路徑。以往在TURBT術后行膀胱內灌注局部化療的治療方法,不但會明顯加重膀胱炎癥反應和患者的尿路刺激癥狀,更無助于防止因長期炎癥刺激導致的癌變的可能。